当院を利用される方へ
For those who use our clinic
診療方針
当院における乳癌治療基本方針
日本乳癌学会では 乳がん患者さんやそのご家族を対象に作成されたガイドラインおよびその解説書を発行しています。原因・予防、検診、診断、治療、術後検査、転移・再発後の各時点における標準と考えられる治療法や、患者さんからの疑問点に対して最新のエビデンスをもとに回答(推奨)と解説を掲載しています。
納得のいく医療を受けるためには、患者さんが標準診療(ガイドライン)を理解したうえで、医師と相談し、その人にあった治療を選ぶことが大切です。
当院では、基本的にこのガイドラインに沿った治療を行いますが、センチネルリンパ節生検における遺伝子を用いた最新の検査法(OSNA法)など、最新の治療も取り入れております。
当院における乳癌治療の特徴
毎週金曜日早朝に翌週手術症例の術前カンファレンス、月曜日夕方に術後症例の病理カンファレンス、2週ごと木曜日夕方の治療方針カンファレンスにおいて、チームメンバーによるディスカッションを行って治療方針を決めています。
詳細な病理検査
OSNA法(One Step Nucleic acid Amplification method):センチネルリンパ節については、2mm幅での捺印細胞診のみならず、乳がん細胞に発現している遺伝子(CK19mRNA)のレベルまでリンパ節全体を調べることによりどんなに微小な転移も見逃しません。大阪大学・Sysmex社との共同研究により開発に携わり、保険適応になりました。
温存手術時の全周にわたる進展検索:手術中の限られた時間内で全周にわたり断端に癌が残っていないかを検索し、もし癌の進展(根っこのように広がったもの)があれば、追加切除を行います。断端にがんがいないことを最終的に確認できるまで切除するため、後日改めて再切除することが激減しました。(10年間で2例のみ)。
ステレオガイド下マンモトーム生検
マンモグラフィーで発見された微細な石灰化病変の中には、非常に早期のがん(非浸潤癌)の場合があります。触診や超音波検査ではわからない微細な病変です。詳細はこちらへ。
乳管ファイバー
乳頭からの分泌物の細胞診が、Class III(偽陽性)やIV(悪性疑い)の場合、分泌物のCEAが高値を示す時に行います。詳細はこちらへ。
リンパ浮腫看護ケア外来
2005年4月にリンパ浮腫看護ケア外来を開設いたしました。乳がん術後の上肢リンパ浮腫患者さんを対象にリンパ浮腫ケアを行っています。ケアは上記に紹介した内容で、患者さん個々に合わせて行います。患者さんがリンパ浮腫と上手く付き合いながら、心身共に元気で過ごせるようサポートしていきます。詳細はこちらへ。
臨床試験への参加
より良い治療を行うためには、患者さん個々の病状に合った治療を選ぶことが不可欠です。各病院でバラバラの治療を行っていても進歩は望めないため、多施設で協力して臨床試験を組みます。これは、統一した治療法を行ったり、複数の治療方法の比較を行うことにより、より適した治療法、それに合致する患者像を見出すためです。当院では全国組織のJBCRG(Japan Breast Cancer Research Group)やNSAS-BC(National Surgical Adjuvant Study of Breast Cancer)、関西地区のKBCSG(Kansai Breast Cancer Study Group)に参加しています。当院で行っている臨床試験はこちら
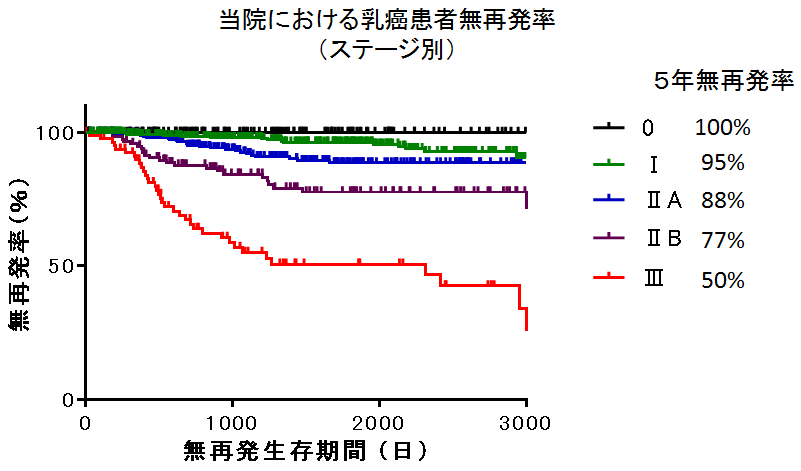
再発率.png)
乳房温存療法の適応について
乳房温存療法ガイドライン(1999年日本乳癌学会、2006年がん臨床研究事業研究会編)によると、
1)腫瘍の大きさが3cm以下(整容性が保たれるなら4cmまでは許容される)
2)各種の画像診断で広範囲な乳管内進展を示す所見がない
3)多発病巣がない(2個の病巣が互いに近いときには許容される)
4)放射線照射が可能
5)患者さんが乳房温存療法を希望すること
以上の5つの条件を満たす場合に、乳房温存手術の適応となります。年齢・リンパ節転移の程度は問いません。条件を満たさない場合には一般的に乳房切除の適応となりますが、術前抗がん剤治療を行い、腫瘍の縮小効果が十分であれば乳房温存療法が可能となる場合もあります。温存療法では、術後に放射線治療を行う場合が多くなります。
センチネルリンパ節生検とは?
乳がん患者さんの約20~30%の方に腋(わき)の下のリンパ節に転移があります。特にリンパ節が腫れていない場合でも15~25%の方を詳しく調べると転移があります。転移があるリンパ節は切除する必要がありますし、その後の再発を防ぐために効果的な薬物療法を計画していきます。したがって、腋の下のリンパ節に転移があるかどうか、正しく診断する必要があります。しかしながら、従来の画像検査(超音波検査やCT)では、手術の前に転移の有無を正確に診断できないため、根治手術としてすべての患者さんに対して一律にリンパ節を切除する手術(腋窩リンパ節郭清)が行われてきました。そのため、腋の下のリンパ節に転移が無かった方でも、手術の後、上肢の浮腫、運動障害、知覚障害などの合併症に悩む患者さんが少なくありませんでした。
そこで、一律な腋窩リンパ節郭清を省略するために、腋窩リンパ節に転移のないことを正しく診断する方法の開発が望まれてきました。その新しい方法がセンチネルリンパ節生検という方法です。
乳癌学会認定施設として、センチネルリンパ節生検の安全性に関する多施設共同臨床治験に参加し、保険適応となりました。当院ではより正確な同定が出来るように、RIおよび色素併用法を用いています。術中に転移の有無を、2mm毎の細胞診および前述のOSNA法を用いて詳細に検索しています。
入院中の指導
手術後のリハビリテーションについて
術後は、傷の痛み・患側上肢のしびれ感やつっぱり感のために肩や腕が動きにくくなることがあります。怖がって動かさないでいるとさらに関節や筋肉は硬くなってしまうため、手術翌日より、リハビリテーションを実施し、動かしていくようにします。また、リハビリテーションは、リンパ浮腫の予防にもなります。運動は無理のない程度に毎日行い、退院後も続けていきましょう。
リンパ浮腫の予防・早期発見の必要性
リンパ浮腫は一度起こってしまうと、完治するのは困難です。そのため、日常生活の注意点に気をつけながら過ごすことが重要です。いくら気をつけていてもむくみを発症させてしまうケースもありますが、気をつけていれば、防ぐことのできるむくみもあります。また、むくみを感じても、何もせず放置しておくと、むくみの症状が悪化してしまう場合があるため、早期発見・早期ケアが必要です。初期の症状には、「腕の疲れやだるさ」「肩がこる」「腕時計がきつくなる」「物を落としやすくなる」などがあり、はれぼったい、なんとなく太ったと思うにとどまることもあります。
発症しても、すべての方が急激に悪化してしまうわけではありません。また、リンパ節を郭清しても必ずリンパ浮腫が起こるわけではありません。手術後すぐに起こる人もいれば10年以上経ってから起こる場合もあります。むくみ方もさまざまで、指先からむくみ始める人、二の腕や肘から下がむくみだす人など多様です。
手術後補助療法について
手術で完全にがんが取り切れたと考えられる場合でも、目に見えないようながん細胞が残っている可能性があります。再発や転移を抑えるため手術を補う治療を行う必要があり、このことを術後補助療法といいます。
術後補助療法が必要とされる因子として、リンパ節転移の有無・ホルモン受容体の有無・腫瘤の大きさ・組織学的悪性度・進行度合い・年齢などが挙げられます。その中でも特に重要なのはリンパ節転移の有無となります。
術後補助療法には、ホルモン剤を使うホルモン療法、抗がん剤を使う化学療法、放射線療法などがあります。ホルモン療法や化学療法には、いろいろな薬剤の組み合わせがあります。化学療法は再発を低下させることが統計学的に確認されています。
抗がん剤治療に際しての詳しい説明につきましては、
こちらをご覧ください。
服薬指導について
患者さんに有効で安全な薬物療法を安心して受けていただけるように、入院患者さんに対しては薬剤管理指導業務を実施し、
- 薬用量などの処方内容のチェック
- 薬歴管理、薬の相互作用のチェック
- 薬のはたらきや副作用などの説明や助言
- 薬の効果の確認
- 薬による副作用発現の防止、早期発見
- 薬による疼痛のコントロール
などを行っています。
例えば、化学療法を受けられる患者さんには、少しでも不安な気持ちを解消して治療を受けていただけるように薬剤師が作成した独自のわかりやすいパンフレットも用いて丁寧にご説明し、患者さんの質問や相談にお答えしています。
外来患者さんに対しては、薬の説明と注意などの情報を用紙にて提供しています。また、化学療法の処方チェックと清潔で正確な調製も薬剤師がすべて行っています。
薬剤師は専門性を高めることを目指して、「注射剤調製講習会」・「緩和医療講習会」・「院内感染対策講習会」、また、M.D.Anderson Cancer Center 「Educational Seminar in Japan」などを積極的に受講し、日々自己研鑽に努め、現在癌化学療法認定薬剤師も擁しています。
内分泌治療(抗女性ホルモン治療)について
治療の目的
乳がんのなかには、女性ホルモン(エストロゲン)の働きでがん細胞が増殖する「ホルモン感受性乳がん」があり、全体の6割~7割を占めています。このようなホルモン感受性乳がんに対しては、エストロゲンの作用を抑えることで乳がんの増殖を抑制する内分泌療法(ホルモン療法)が有効となります。
内分泌療法は、副作用が比較的少なく身体への負担が軽いのが特徴的です。手術後に長期間治療を続けることで、乳がんの再発を予防する効果が期待できます。
内分泌療法に適しているかどうかは、手術などで取り除いたがん細胞を調べることで分かります。細胞内にエストロゲン受容体(ER)や、プロゲステロン受容体(PgR)のいずれかが一定量以上ある場合は「ホルモン受容体陽性」となり、内分泌療法の効果が期待でき、この治療の適応となります。一方、これらの受容体の少ない「ホルモン受容体陰性」の患者さんでは、ホルモン療法の効果はあまり期待できないため、化学療法(抗がん剤治療)が適応となります。
詳しくはこちらをご覧ください。
乳がんの放射線治療
放射線を用いてがん細胞を選択的にやっつける治療法で、用いる放射線や期間は病態によって変わります。乳がんは放射線が効きやすいがんの1つです。対象となる方は、乳房温存手術を受けた方、乳房全切除術後でも腋窩リンパ節転移が多かった方、再発した方で局所療法が必要な方などです。
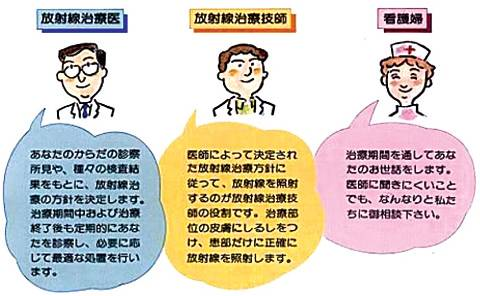
放射線治療について
放射線治療は身体に負担の少ない非侵襲的な治療で、大変効果があります。放射線治療室では、お一人で治療を受けていただくことになりますが、治療は熱くも痛くもありません。治療の間はスタッフがテレビカメラでずっとあなたを見守っていますのでご安心下さい。
心配なこと、分かりにくい点などがありましたら放射線治療医に遠慮なくご質問ください。十分に納得された上で放射線治療をお受け下さいますようお願い致します。あなたと私達治療スタッフが、力を合わせて放射線治療を成功させ、病気を克服して社会復帰されることを心から願っております。
詳しくは、こちらをご覧ください。

 06-6771-6051
06-6771-6051


