当院を利用される方へ
For those who use our clinic
診療方針
1.親知らず(埋伏智歯)の治療について
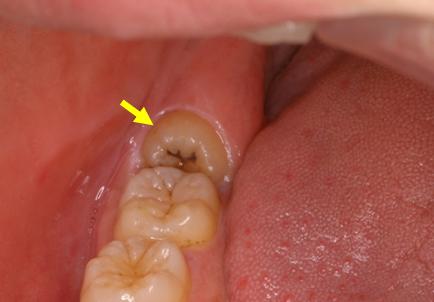
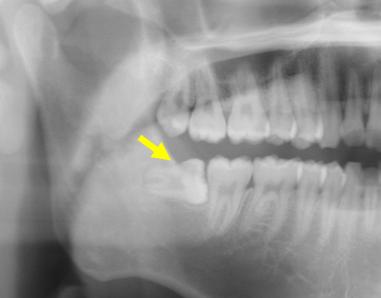
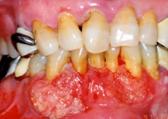
「親知らず」は、第三大臼歯、智歯のことを指します。親元を離れてから生え始めるため、親が歯の生え始めを知ることはない、もしくは、乳歯が永久歯の「親」と考えると、親知らずには、対応する乳歯が存在しないので、「親知らず:対応する乳歯が無い」と呼ばれています(Wikipedia語源より引用)。ヒトの進化の過程あるいは食生活の変遷における骨格形態の変化から、特に日本人において「親知らず」は埋伏(歯ぐきの中に埋まっている状態)していることが非常に多く、それゆえに色々な症状に悩まされる ことが少なくありません。「親知らず」が萌出している場合や「完全埋伏歯」 といってアゴの中に完全に埋まっている場合に比べて、歯の一部だけが萌出している「半埋伏歯」の状態では特に清掃不良となりやすく、歯ぐきから細菌が侵入してう蝕になったり、歯ぐきが腫れて痛んだりすることがしばしば見られます。「親知らず」が水平に埋まっている場合には、隣接歯(手前の歯)にう蝕が形成されたり、歯並びに悪影響を及ぼしたりすることもあります。また萌出している場合でも、斜めに生えたりすることで口の粘膜に傷をつけたり、歯の刺激によって慢性的な粘膜の病気を引き起こす場合もあるため注意が必要です。さらに、顎骨の中に完全に埋まっている場合でも「親知らず」が原因でのう胞(袋様の病気)や腫瘍(でき物)が発生する場合も稀にみられることから、健診などで定期的に確認することが重要です。以上のような症状や異常を指摘された場合には、直ちに専門の医療機関を受診して治療することが勧められます。「親知らず」は、下顎(下アゴ)の中を走行している神経に近接していることがあり、抜歯によって一時的に口腔内外の感覚に異常(しびれ)をきたすことが稀にあります(約0.5~1.5%の発生頻度)。当科では年間平均600-700本 の埋伏智歯の抜歯を行っていますが、他の偶発症についても術前に十分な説明をした上で、「親知らず」が神経と近接している場合には必要に応じてCT検査(断層撮影)を行って、歯と神経との位置関係について事前に正確な診断をした上で抜歯を行っています。「親知らず」の治療をご希望の方は一度御相談下さい(予約可)。
2.顎関節症の治療について
顎関節症とは
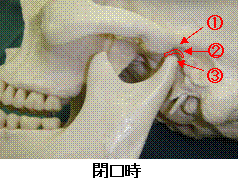
顎関節(アゴの関節)は下アゴ(下顎)と頭の骨(側頭骨)とで構成されている耳の前に位置する関節で左右一対から成り立っています。この点は膝や肘の関節とは異なり、左右が別々ではなく常に協調しながら動いています。したがって物を咬む時には、咬む側の顎関節だけでなく、反対側の顎関節も動いて色々な形や硬さの食べ物に合わせた複雑なアゴの運動が形成されています。「顎関節症」とはこうした日常生活においてごく自然に行われているアゴの動きに障害が認められる病態で、関節や筋肉の痛み、口を動かした際に自覚される関節の雑音(カクカク、 ジャリジャリ音)、開口障害などが主な症状としてみられます。顎関節には線維軟骨性の結合組織から成る関節円板が介在していて、円滑な顎運動に重要な働きをしています。この関節円板の位置のずれや変形をきたした場合、口を開け閉めした際の関節の雑音や痛み、開口障害な どの自覚症状が出現すると考えられています。
顎関節症の原因には、1.歯の欠損や歯並びの不良、顎の形態異常に伴う咬合異常(悪い咬み合わせ)、2.歯ぎしり、くいしばり、片側噛みや頬杖などの悪習癖、3.ストレスによる筋緊張、不安やうつなどの精神的要因などが挙げられます。また一つの原因で起こるのではなく、様々な要因が絡み合って症状が出現することが少なくありません。このことから顎関節症は生活習慣病の一つとされています。関節疾患の多くは、その症状が自然経過のうちに徐々に改善していくことが知られています。これは生体本来のもつ自然治癒力・適応能力 によるものですが、症状が重度あるいは長期間続く場合には非可逆的な(元に戻らない)経過を辿る可能性もあることから、治療によって早期に症状を改善させる必要があります。
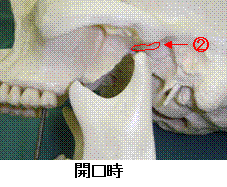
顎関節症の診断と治療
顎関節症は障害が発生する部位と症状に応じて臨床的に 5つの型に分類されます。すなわち、Ⅰ型は主に咀嚼筋(筋肉)に圧痛、疲労感を認めるもの、Ⅱ型は咀嚼時や開口時の関節の痛みを主徴とするもの、Ⅲ型は関節円板の位置のずれや変形に伴い開口時の雑音や開口障害を認めるもの、Ⅳ型は関節を構成する骨の変形、吸収が起こり、開口運動時の関節の雑音や開口制限を伴うもの、Ⅴ型はⅠ~Ⅳ型に該当しないものとされています(日本顎関節学会分類2001年)。
治療にあたっては病歴聴取(問診)、局所の診査、画像診断(レントゲン検査)を行って上記のいずれの症型に該当するか診断を行った上で、以下の治療法を組み合わせて治療を進めていきます。
- 理学療法:症状の原因あるいは増悪因子となりうる生活習慣(硬固物の摂取、片側咀嚼、大開口、くいしばり、頬づえなど)の除去に努めます。
- 物理療法:低周波治療、温熱療法などにより、局所循環の改善や鎮痛効果を図ります。
- 薬物療法:顎関節痛や筋痛に対しては消炎鎮痛剤、筋の痛み・だるさ・こりに対しては筋弛緩剤を投与します。
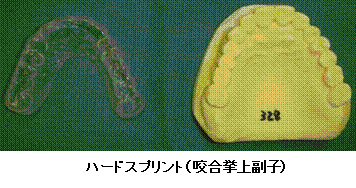
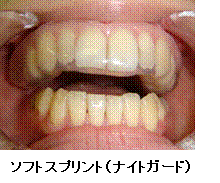
- スプリント療法:スプリントとはプラスティック製の着脱可能なマウスピースのことです。マウスピースを介在させて上の歯と下の歯が直接接触しないようにすることで、咬み合わせ全体のバランスを整え、関節に過剰な負担(歯ぎしりやくいしばりなど)がかからないようにすると ともに、関節円板の整位、疼痛の改善を促します。装着時期や装着時間は個々の症状に合わせて調整します。歯ぎしりやくいしばりなどの習癖がみられる場合にはソフトタイプのナイトガードを装着して治療を行うこともあります。
以上の治療と並行して、安定した咬み合わせを維持するために、口腔内に不適合な義歯(入れ歯)や補綴物(かぶせ)がみられる場合には調整等治療が必要となります。
顎関節の症状にお悩みの方は一度ご相談ください。
3. 口腔がんの治療について
口腔がんとは
口腔がんの発症率はがん全体の約1-2%とされています。肺や他の消化器と比べて直接目で確認できる場所であるにもかかわらず、早期発見・治療がなかなか困難であるのが現状で、一般の方々の病気に対する知識がまだまだ十分でないことが伺えます。そして、社会構造の変化の中で、近年口腔がんで亡くなられる方の割合はむしろ増加傾向にあると報告されています。口腔は消化管の入口として咀嚼(噛むこと)や嚥下(飲み込むこと)に関わっているだけでなく、鼻咽腔閉鎖と連動して呼吸を行う入り口としても機能しています。さらに言語発声における構音器官としての重要な機能も有していることから、生命維持や社会生活を送る上で極めて重要な役割を担っています。したがって、がんが一旦進行してしまうと日常におけるこうした機能に重大な障害をきたすことになります。
口腔がん の種類
口腔の表面を覆っている粘膜(上皮)からできる「癌腫」と呼ばれるものと、上皮以外の組織(骨、筋肉、血管など)からできる「肉腫」に大きく分けられます。口腔においては癌腫が全体の8割強を占めており、中でも舌がんが半数近くで最も多くみられます。他には歯肉(歯ぐき)、口腔底、頬粘膜の順に多く発症がみられています。年齢的には50-60歳代に多いとされていますが、舌がんは20-30歳代の比較的若年者にも発症することから注意が必要です。
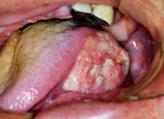
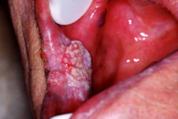
口腔がんの病態と症状
早期には、肉眼的にびらん(ただれ)や紅斑(赤み)、白斑または腫瘤(しこり)としてみられ、自覚症状を欠く場合が少なくありません。口内炎と区別が困難な場合もあり(口内炎のページ参照)、この時点で悪性疾患を疑うにはかなりの専門的知識が要求されます。がんが進行すると腫瘤の増大や潰瘍(粘膜がえぐれた状態)、出血などがみられるようになり、疼痛や知覚異常(しびれ)を自覚することも少なくありません(がんの痛みは、進行に伴ってがんが正常な組織に浸潤して、周辺の神経を圧迫もしくは破壊することによって起こるため、初期には殆ど痛みを自覚することはありません)。病期の進行により舌の動きが制限されて、食事や会話に障害をきたしたり、開口制限(口を開けにくい)がみられるようになることもあります。歯肉(歯ぐき)に生じるがんでは、歯が動揺したり、義歯(入れ歯)が合わなくなったりすることもあります。
口腔がんの診断と治療
視診、触診に加えてCT、MRI、PET-CT、超音波検査などの画像診断によって病気の広がりや転移(口腔がんでは特に首のリンパ節や肺への転移が多くみられます)の有無を診断します。さらに組織検査を行うことにより、がん以外の疾患との鑑別やそれぞれのがんの性質(悪性度)について詳細に調べます。治療方法は病期(がんの進行度)によって決定します。他のがんと同様に、手術療法、放射線療法、化学療法(抗がん剤 による治療)を組み合わせることにより、集学的に治療を行います。当科においては、標準治療に準じて初期のがんに対しては手術療法を中心に治療を行い、 進行がんに対しては年齢、全身状態、転移の状態などを考慮した上で上記の治療を組み合わせて治療を行っています。
手術に際しては、切除断端のがん細胞の有無を術中に迅速病理組織診断しながら正常組織を一部含めて切除しています。広範切除後の欠損に対しては、当院形成外科の協力のもとで血管柄付遊離皮弁、筋皮弁、骨皮弁を用いた即時再建術を行って、咀嚼(噛むこと)、嚥下(飲み込むこと)、発音などの口腔機能の回復を図っています。また、切除が困難な症例や年齢・全身状態を考慮すべき 症例に対しては、5FU製剤、白金製剤、タキサン系製剤、EGFR阻害剤、免疫チェックポイント阻害剤などの化学療法(超選択的動注化学療法を含む)や放射線併用化学療法 も行っています。
口腔がんでは、頸部リンパ節転移の制御が治療成績を左右しており、一次治療開始時に頸部リンパ節転移を認めない症例に対しては、一次治療後の経過観察を厳重に行い、後発転移の早期発見に努めています。また、リンパ節転移症例には機能的頸部郭清術を行い,諸機能をできる限り温存するようにしています。
当院ではセカンドオピニオンを推奨しており、患者さんや家族が十分に 納得できる形で治療法を決定しています(他病院から受診される場合には、検査データと診療情報提供書(紹介状)を用意していただきます 要予約)。
口腔がん発生にかかわる危険因子について
口腔がんについて発がんに関わる明確な因子は明らかとされていません。疫学調査からは、喫煙と飲酒について習慣のない人に比べて、数倍口腔がんの発生するリスクが高いと報告されています。また、う蝕(虫歯)で欠けてしまった歯や、不適合な入れ歯、さし歯によって慢性的に口の中の粘膜を刺激することで発がんのリスク が高まることも指摘されています。難治性の口内炎や白板症、扁平苔癬などの粘膜疾患は、がん化する可能性があることから早期発見、治療が重要です。
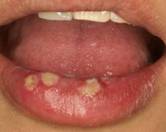
口内炎について
口内炎は「口の中にできる炎症」を総称したもので、口の粘膜に比較的多くみられる病気の一つです。口の中は外部からの刺激を受けやすく、口の中の汚れや不適当な補綴物(かぶせや義歯)、食べ物などの刺激によって起こるものや、肉体的疲労や栄養障害、感冒(風邪)など身体の抵抗力が低下した際に起こるもの、さらには、ヘルペス(ウイルス)やカンジダ(真菌、カビ)などの感染 によって起こるものなど口内炎の原因は様々です。また、ひとくちに口内炎といっても粘膜が赤くなる程度のものから(カタル性炎)、潰瘍(粘膜がえぐれた状態)を形成するもの、壊死を伴う重篤なものまで病態は多岐にわたります。ヘルペスによって起こる口内炎では最初に水疱(水ぶくれ)が特徴的にみられます。
治療にあたって口の中に明らかな原因が認められる場合は、それらの除去に努めます。口内炎では刺激痛(触れると痛い、冷たいものや熱いものがしみる)を伴うことから、粘膜に対して刺激の少ない消炎作用を有する含漱(うがい)薬を用いて口腔内を清潔に保つようにしてもらいます。消炎効果と病変部の被覆効果を期待して ステロイドを含む軟膏あるいは貼布錠(貼り薬)を用いることもあります。また、細菌やウイルスの感染によって発症した場合には、抗生物質(化膿止め)や抗 ウイルス薬を服用してもらいます。さらに、膠原病など全身的な病気にともなって発症した難治性の場合や栄養障害がみられる場合には、ステロイドや免疫抑制 剤など作用の強い薬剤の投与や、ビタミン剤の投与、栄養補給など状態に応じた速やかな対応が必要となります。
口内炎は放置していても症状の軽いものでは数日で自然治癒するものも少なくありません。これは、唾液中に含まれる様々な生理活性物質が粘膜の修復を促すことによると考えられています。しかしながら、口内炎だと思っていたものが悪性(がん)であったということもあることから、なかなか口内炎が治らない場合には早めに 専門医に診てもらうことが大切です。
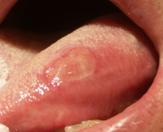
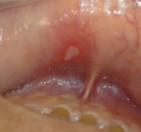
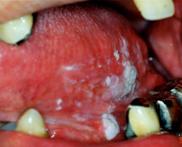
前がん病変について
それ自体はがんではないものの、臨床的、経験的にがんが発生する可能性がある病変を「前がん病変」とよんでいます。前がん病変の中には白板症や紅板症、扁平苔癬などが含まれています。白板症は粘膜上皮の肥厚(分厚くなるこ と)によって周りの粘膜よりも白くみえる病気で、正常な細胞に比べて異常な性質を持った細胞を有する(異形成)ことがあるため、不適合な義歯やかぶせなど 明らかな刺激源があれば除去に努め、必要に応じて病理組織検査を行い悪性化の有無を調べる必要があります。特に凹凸不整な型やびらん(赤くただれた部分)、潰瘍を伴う場合には注意が必要です。紅板症は白板症とは異なり粘膜上皮の萎縮(薄くなること)あるいはびらんを伴った 病変で、発症頻度は少ないものの白板症よりがん化の傾向は強いため速やかな治療が必要となります。一方、扁平苔癬は角化(粘 膜上皮が分厚くなること)異常をともなった慢性炎症性疾患で、粘膜が白くなっている部分と赤くなっている部分が混在した病変が観察されます。炎症症状が強 い場合にはびらん状を呈して刺激痛を強く自覚することもあり、刺激源の除去を含めた対症療法を行います。
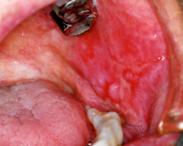
4.顎変形症の治療について
顎変形症とは
顎変形症とは一般に、上アゴ(上顎骨)または下アゴ(下顎骨)の過成長(過剰な発育)、あるいは劣成長(発育不良)などが原因で上下の歯の咬み合わせの異常や、顎顔面形態の不調和をきたす病態をいいます。また、咬み合わせが悪いことによって言葉が不明瞭になったり、「受け口」や「出っ歯」を呈することによって精神的に悩みをかかえたりすることも少なくありません。
原因は遺伝的(家系的)要因のみならず、口唇裂・口蓋裂のような先天的な疾患もしくは内分泌系の疾患、顎骨の腫瘍(できもの)や外傷による二次的なものまで様々です。また、アゴの形態や大きさが主な原因であるため、歯列矯 正(歯の矯正)のみでは十分な結果が得られません。
このような患者さんに対して当科では外科矯正手術(全身麻酔下でアゴ の骨を分割して咬み合わせやアゴの形態を改善させる手術)を行っています。手術は通常アゴの成長発育が終了する年齢(17-20歳以降)に行います。
顎変形症の治療の流れ
- 矯正専門医により外科矯正手術の適応か診断を行います。また手術を行う上で全身に問題がないか検査を行います。
- 外科矯正手術の適応と診断された場合には、術前矯正治療(手術の際 に想定される咬み合わせに合わせて歯並びを直していきます)を開始します。
- 術前矯正終了後、全身状態の最終チェック(検査)および、手術の日程を決定します。
- 入院・手術
- 歯列模型(歯型)やレントゲン資料を用いて矯正歯科医と手術の方法について術前検討を行った上で、上アゴ(上顎骨)、下アゴ(下顎骨)もしくは両方を全身麻酔下で分割して前後、上下、左右に移動させて、想定された噛み合わせの位置でアゴ(顎骨)をネジやプレートで固定します(固定を必要としない術式もあります)。術後一定期間、咬み合わせを安定させる目的で顎間固定(上下の歯をかみ合わせた状態で固定する)を行います。
- 当科で採用している術式はすべての操作を口の中だけで行いますので、顔の表面に直接傷はできません。
- 退院後は当科へ定期的に通院して術後経過を診察するとともに、矯正歯科医により術後矯正治療(最終的な咬み合わせを安定させるための矯正治療で治療期間には個人差があります)を行います。
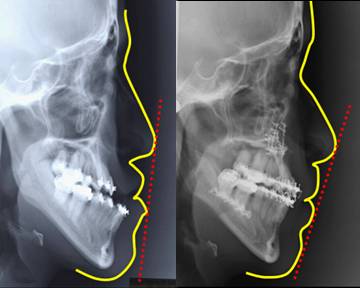
上下顎骨切り手術により良好な咬み合わせとE-line(鼻先とオトガイとを結んだ線)に対する上下唇の位置の改善が得られています

 06-6771-6051
06-6771-6051